Choroby układu sercowo-naczyniowego (CVD, cardiovascular disease) są główną przyczyną zgonów na świecie( 21mln. rocznie), szczególnie w krajach wysoko rozwiniętych i rozwijających się. W Polsce odpowiadają za około 45% wszystkich zgonów, ponad 160 tys. rocznie, co czyni je priorytetowym problemem zdrowia publicznego [1,2]. Do najczęstszych przyczyn należą: choroba niedokrwienna serca, inne powikłania miażdżycy, niewydolność serca, miażdżyca oraz choroby naczyń mózgowych i obwodowych.
Rozwój CVD jest konsekwencją współczesnego stylu życia i ekspozycji na czynniki ryzyka, w tym: otyłość, nadciśnienie tętnicze, cukrzycę typu 2, zaburzenia lipidowe, palenie tytoniu, picie alkoholu, przewlekły stres oraz niską aktywność fizyczną. Kluczową rolę w patogenezie odgrywa miażdżyca, czyli przewlekły proces zapalny toczący się w ścianach naczyń tętniczych [2].
Znaczenie czynników genetycznych i środowiskowych
Miażdżyca rozwija się w wyniku współdziałania czynników genetycznych, choć kluczową rolę odgrywają czynniki środowiskowe. Dieta bogata w żywność wysoko przetworzoną i nasycone kwasy tłuszczowe sprzyjają zaburzeniom lipidowym i przyspieszają rozwój zmian miażdżycowych. Dodatkowo istotne znaczenie ma brak regularnego wysiłku fizycznego, co sprzyja nadwadze i otyłości i w konsekwencji hiperinsulinemii i aterogennej dyslipidemii. Do tego dochodzą używki, które bezpośrednio uszkadzają śródbłonek naczyniowy, przyspieszając proces miażdżycowy [3].
Lipoproteiny i apolipoproteiny w rozwoju miażdżycy
Kluczową rolę w patogenezie miażdżycy odgrywają lipoproteiny transportujące cholesterol i triglicerydy we krwi. Wśród nich najistotniejsze znaczenie mają lipoproteiny o małej gęstości (LDL, low-density lipoproteins), które przenoszą cholesterol do tkanek obwodowych.
Czym jest apolipoproteina B (apoB)?
Apolipoproteina B (apoB) to białko obecne w lipoproteinach, które transportują cholesterol we krwi – zwłaszcza w cząsteczkach LDL, ale także w remnantach cholesterolu (resztkowych lipoproteinach) lipoproteinie(a) czy chylomikronach (apo B48), odpowiedzialnych za transport triglicerydów do wątroby. Każda cząsteczka LDL zawiera jedną cząsteczkę apoB, dlatego jej poziom w surowicy pokazuje, ile krąży w naszej krwi cząsteczek sprzyjających miażdżycy. Ich nadmiar prowadzi do odkładania się cholesterolu w ścianie naczyń, tworzenia blaszki miażdżycowej i progresji choroby [4].
Mówiąc prościej: pomiar apoB pozwala najdokładniej ocenić, jak duże jest realne zagrożenie rozwojem chorób sercowo-naczyniowych. Badania wykazują, że jest to dokładniejszy pomiar niż samo badanie cholesterolu LDL, czy cholesterolu nie- HDL, który określa nie liczbę a masę cząsteczek sprzyjających rozwojowi miażdżycy. [ 5]
ApoB jako marker ryzyka sercowo-naczyniowego
Tradycyjnie w diagnostyce dyslipidemii i ocenie ryzyka sercowo-naczyniowego stosuje się oznaczenia:
- cholesterolu całkowitego,
- LDL-C (cholesterolu frakcji LDL)
- HDL-C ( cholesterolu frakcji HDL)
- nie-HDL-C (różnica między cholesterolem całkowitym a HDL-C)
- triglicerydów
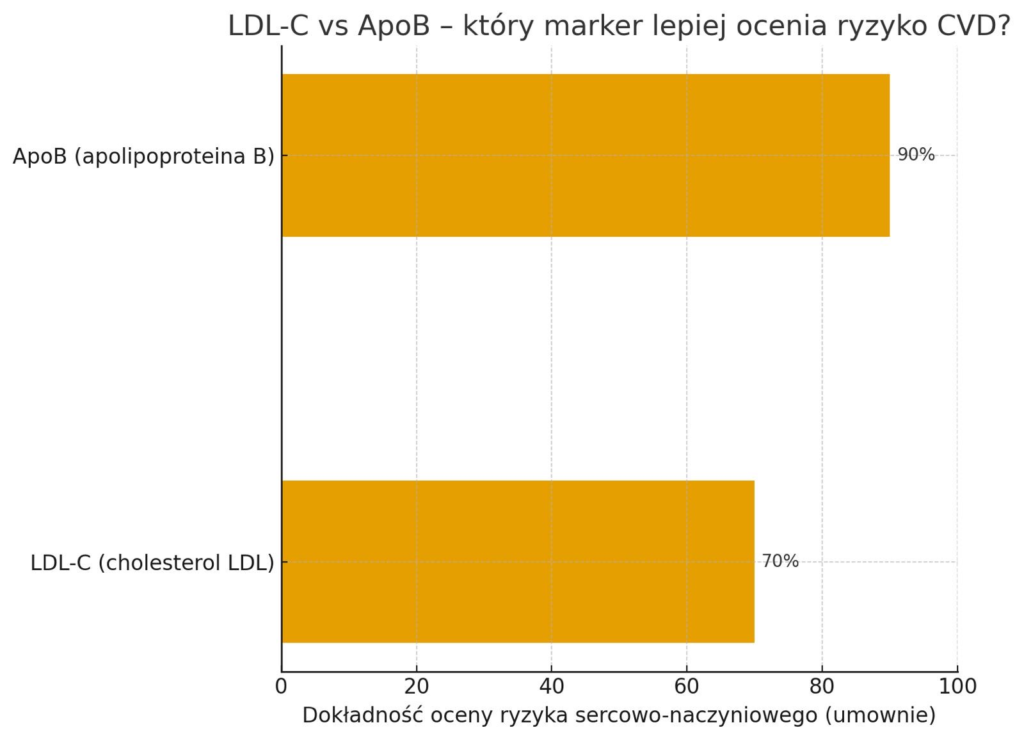
Jednak badania epidemiologiczne i kliniczne wskazują, że apoB jest dokładniejszym wskaźnikiem ryzyka miażdżycy niż LDL-C [5,6]. Wynika to z faktu, że nie tylko stężenie cholesterolu ale liczba wszystkich aterogennych cząsteczek lipoprotein decyduje o stopniu zagrożenia.
Dlaczego apoB zyskuje na znaczeniu?
Badania naukowe pokazują, że:
• apoB odzwierciedla liczbę wszystkich lipoprotein aterogennych,
• poziom apoB lepiej koreluje z ryzykiem zdarzeń sercowo-naczyniowych niż LDL-C [5],
• pozwala ocenić ryzyko u pacjentów z zespołem metabolicznym, cukrzycą, gdzie tradycyjne wskaźniki lipidowe mogą być zaniżone [6],
• wspomaga decyzje terapeutyczne w leczeniu i monitorowaniu skuteczności terapii (np. statynami, inhibitorami PCSK9) [3,4].
Wartości referencyjne apoB
Interpretacja wyników oznaczenia apolipoproteiny B wymaga znajomości zakresów referencyjnych i wartości docelowych w zależności od ryzyka sercowo-naczyniowego:
Zakres ogólny (u dorosłych): ~55 – 125 mg/dl (0,55 – 1,25 g/l)
Zależnie od poziomu ryzyka sercowo-naczyniowego, obecne wytyczne Polskiego Towarzystwa Lipidologicznego oraz oraz PTL i Polskiego Towarzystwa Diagnostyki Laboratoryjnej zalecają następujące cele dla apoB: [7]
| Kategoria ryzyka | apoB (mg/dl) | apoB (g/l) |
|---|---|---|
| ekstremalne ryzyko | < 55 | < 0,55 |
| bardzo duże ryzyko | < 65 | < 0,65 |
| duże ryzyko | < 80 | < 0,80 |
| umiarkowane ryzyko | < 100 | < 1,0 |
Znaczenie kliniczne i profilaktyczne
Włączenie oznaczeń apoB do standardowej diagnostyki lipidowej pozwala na precyzyjniejszą ocenę ryzyka sercowo-naczyniowego i lepsze dostosowanie terapii. Profilaktyka chorób sercowo-naczyniowych powinna obejmować:
• edukację zdrowotną,
• modyfikację diety,
• aktywność fizyczną,
• farmakoterapię
• regularne badania laboratoryjne, w tym pomiar apoB u pacjentów z grup ryzyka [3,4].
Czy badanie apoB jest już standardem?
Obecnie w Polsce i wielu innych krajach badanie apoB nie jest jeszcze rutynowo zalecane przez lekarzy i nie znajduje się w podstawowych pakietach diagnostycznych. Można je jednak wykonać na własną prośbę – w wielu laboratoriach jest dostępne jako badanie dodatkowe. Dzięki temu osoby szczególnie narażone na choroby sercowo-naczyniowe mogą uzyskać dokładniejszą ocenę swojego ryzyka i podjąć świadome decyzje dotyczące stylu życia czy leczenia. Wydaje się jednak, że w nowych wytycznych Polskiego Towarzystwa Lipidologicznego apoB może stać się równorzędnym głównym parametrem lipidowym z cholesterolem LDL i nie-HDL.
Podsumowanie
Choroby serca i naczyń pozostają najważniejszym zagrożeniem zdrowotnym i zabójcą w Polsce. Poza tradycyjnymi badaniami lipidowymi coraz większą rolę odgrywa oznaczenie apolipoproteiny B, które może dokładniej pokazywać ryzyko miażdżycy. Choć nie jest to jeszcze standardowe badanie zlecane przez lekarzy, warto wiedzieć, że można je wykonać samodzielnie – szczególnie jeśli znajdujemy się w grupie podwyższonego ryzyka. Jej rutynowe wykorzystanie w diagnostyce i profilaktyce może przyczynić się do skuteczniejszego ograniczenia ryzyka sercowo-naczyniowego [5,6].
Tekst: Dorota Tuńska
Bibliografia:
1.World Health Organization (WHO). Cardiovascular diseases (CVDs) – Fact sheet. WHO, 2023. Dostęp online: [https://www.who.int/news-room/fact-sheets/detail/cardiovascular-diseases-(cvds)
2.European Society of Cardiology (ESC). Cardiovascular disease statistics 2021. European Heart Journal. 2021;42(6):563–711.
3.Grundy SM, Stone NJ, Bailey AL, et al. 2018 AHA/ACC Guideline on the Management of Blood Cholesterol. Journal of the American College of Cardiology. 2019;73(24):e285–e350.
4.Mach F, Baigent C, Catapano AL, et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. European Heart Journal. 2020;41(1):111–188.
5.Sniderman AD, Toth PP, Thanassoulis G, Wilkins JT, Furberg CD. Apolipoprotein B: a better measure of cardiovascular risk than LDL-C? Canadian Journal of Cardiology. 2020;36(3):353–363.
6.Walldius G, Jungner I. The apoB/apoA-I ratio: a strong, new risk factor for cardiovascular disease and a target for lipid-lowering therapy – a review of the evidence. Journal of Internal Medicine. 2006;259(5):493–519
7.Solnica B, Sygitowicz G, Sitkiewicz D, Jóźwiak J, Kasperczyk S, Broncel M, Wolska A, Odrowąż-Sypniewska G, Banach M. 2024 Guidelines of the Polish Society of Laboratory Diagnostics and the Polish Lipid Association on laboratory diagnostics of lipid metabolism disorders. Arch Med Sci. 2024 Mar 18;20(2):357-374.